Introduzione
L’ecografia è una tecnica d’indagine tomografica, capace di ricostruire sezioni variamente orientate di parti del corpo. Le sezioni ottenibili sono praticamente infinite nei piani dello spazio tridimensionale e la loro relazione, pur se relativa all’esperienza dell’operatore, rappresenta un punto di forza di questa metodica. La cornice di competenza dell’infermiere si è completata in un dettato normativo di tre elementi: il profilo professionale, il codice deontologico e l’ordinamento didattico, a sua volta distinguibile in didattica di base e didattica post-base. L’infermiere occupa oggi un’area che si inserisce e si integra con altre aree di specifica attività, in un mosaico di competenze disciplinari in evoluzione.
Cateterismo vescicale
Il cateterismo vescicale in cieco espone a rischi di una inopportuna cateterizzazione nei casi di vescica depleta, di una inefficace cateterizzazione per cattiva scelta del catetere o per presenza di materiale non drenabile in vescica, e di una mancata visualizzazione del catetere nell’organo, ossia malfunzionamento del catetere, mancato passaggio del catetere o creazione di false vie.
L’impiego da parte del personale infermieristico degli ultrasuoni può far stimare la necessità o meno di svuotare una vescica, semplificare la scelta del catetere più adatto, agevolarne le manovre di inserimento e mostrare eventuali complicanze che potrebbero presentarsi. Si tratta di applicazioni certamente nuove, ma che stanno riscuotendo un apprezzamento sempre maggiore tra i professionisti, rappresentando un valore aggiunto all’agire dell’infermiere, soprattutto nell’assistenza al paziente critico.
Queste procedure ecografiche non hanno finalità diagnostiche, ma certamente possono offrire un ausilio alle comuni attività assistenziali (1).
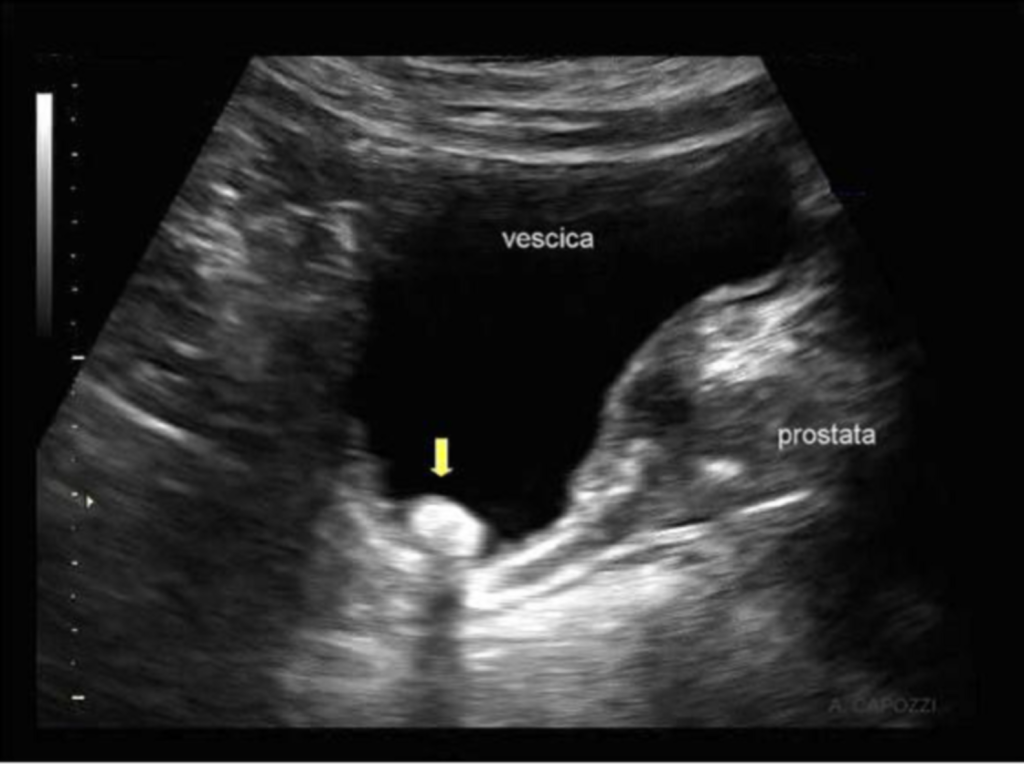
L’ecografia infermieristica pelvica è un metodo di valutazione non invasiva del volume della vescica, del suo contenuto, della salienza intra-vescicale della regione prostatico-trigonale e della determinazione in tempo reale del posizionamento del catetere vescicale.
In presenza di catetere vescicale a permanenza è visibile nella regione trigonale una struttura rotondeggiante con pareti ecogene e contenuto anecogeno con eventuali spot iperecogeni provocati dall’aria che si accumula nella parte superiore del palloncino di ancoraggio (2).
Tecnica
La vescica, per la sua posizione e per il suo contenuto liquido, risulta particolarmente adatta ad essere studiata con l’ecografia. Le scansioni di base sono le sovrapubiche trasversali e le longitudinali, a cui vanno integrate eventuali proiezioni oblique. Usando come punto di repere la sinfisi pubica, si effettuano con lenti movimenti della sonda proiezioni trasversali dall’alto verso il basso, insonando piani adiacenti, mentre ruotando la sonda in senso orario si effettueranno scansioni sagittali dal centro verso i margini. L’esame è completato orientando il fascio degli ultrasuoni in proiezioni oblique a ventaglio che esploreranno tutta la vescica, dalla cupola alla base. Bisogna ricordare che la vescica è esplorabile unicamente con volumi urinari maggiori di 50cc; quindi, quando risulta necessario, il paziente va invitato ad assumere liquidi. Tuttavia, va tenuto presente che una vescica ben esplorabile è una vescica distesa ma non iperdistesa, per il fastidio apportato da una sonda che preme su di un viscere al limite della sua capienza. Con scansioni trasversali, è possibile osservare il fenomeno del jet uretrale: tale manifestazione è espressione dell’emissione di urina in vescica attraverso gli orifizi uretrali (3).
Applicazioni
L’impiego degli ultrasuoni per una valutazione della vescica urinaria, rappresenta un utilissimo strumento che facilita il processo decisionale infermieristico per le indicazioni di impiego, la scelta del tipo e la successiva gestione di un catetere vescicale.
Contenuto vescicale
Con l’impiego degli ultrasuoni diviene possibile, durante l’esame pelvico preliminare da parte dell’infermiere, anche una valutazione qualitativa del contenuto rilevato ecograficamente.
– Contenuto liquido: in questo caso il liquido presente in vescica non rimanderà echi e apparirà come un’immagine interamente nera.
– Contenuto corpuscolato: il liquido vescicale mostrerà un certo grado di ecoriflettenza puntiforme data, a seconda dei casi, da pus o semplicemente da cellule di sfaldamento della mucosa vescicale in sospensione.
– Contenuto vescicale di tipo complesso: questo è il caso dei coaguli, che assumono l’aspetto di materiale intraviscerale strutturato, irregolare o disomogeneo, talvolta simil tessutale come masse neoplastiche o calcoli.
A seconda del tipo di contenuto visualizzato durante l’indagine, l’infermiere potrà orientarsi sulla scelta del dispositivo adatto, utilizzando cateteri dal diametro idoneo all’evacuazione di eventuali sedimenti, fino ad arrivare ad applicare cateteri a tre vie nel caso si preveda un lavaggio vescicale continuo.
Salienza prostatica
Ogni infermiere ben conosce quanto sia difficoltoso il progredire di un catetere vescicale nei pazienti che presentano un’ipertrofia prostatica.
La prostata normalmente crea un’impronta sul pavimento dell’organo; in caso di ipertrofia della ghiandola il grado di salienza di quest’impronta è aumentato, può provocare un “impingement” del catetere in sede bulbare o a livello dell’apice della prostata, che è la premessa per la creazione di false strade. Anche in questo caso, utilizzando gli ultrasuoni è possibile ottenere una stima del grado di salienza in vescica della regione prostatico-trigonale, in scansione sagittale, e prevedere eventuali complicanze nel progredire del catetere in cavità.
Studi condotti dall’Università di Udine hanno dimostrato che la ritenzione urinaria è l’incapacità di svuotare la vescica, soprattutto in concomitanza del periodo post operatorio. Utilizzando gli ultrasuoni per la misurazione del residuo urinario, gli infermieri sono in grado di valutare la presenza di ritenzione, il volume ed eventuali problemi vescicali, in modo da evitare o ridurre la cateterizzazione (4).
In conclusione si è dedotto che l’uso dell’ecografia vescicale per l’assistenza, la valutazione e il monitoraggio riduce la cateterizzazione, soprattutto quelle evitabili, e quindi anche il rischio di patologie associate (4).
Una revisione di articoli pubblicati da gennaio del 1986 al febbraio 2008 ha documentato, valutato e confrontato i casi di utilizzo dell’ecografo, e del suo mancato utilizzo, nelle procedure di cateterismo vescicale e delle sue conseguenze. Su un totale di 61 articoli recuperati e presi in esame, circa il 95% di questi ha dimostrato l’efficacia complessiva dell’ecografo e l’alta riduzione delle infezioni dovute al cateterismo.
Studi effettuati dall’Università di Pisa, in collaborazione con il Dipartimento di Chirurgia, hanno dimostrato che la ritenzione urinaria, dopo interventi chirurgici sugli arti inferiori, è una complicanza abbastanza frequente. L’obiettivo di questo studio osservazionale è stato quello di determinare l’incidenza di infezioni vescicali e valutare l’utilità della guida ecografica infermieristica nell’evitare il cateterismo vescicale. Sono stati reclutati 286 pazienti sottoposti ad intervento all’anca o al ginocchio; nessuno di questi presentava catetere vescicale o problemi all’apparato genito-urinario. Sono stati raccolti dati riguardanti il rischio di infezione e ritenzione urinaria, durata della degenza ospedaliera e analgesia. Dei 286 pazienti il 17% (49 pazienti) ha richiesto il posizionamento del catetere vescicale per circa 24-48 ore. Il rischio di infezione è stato di circa 15,8% e l’analgesia, dovuta principalmente dai dolori dell’intervento, di circa il 48,1%.
In conclusione si può dire che l’utilizzo dell’ecografia vescicale ha permesso di rilevare tempestivamente rischi ed infezioni, di ridurre cateterismi vescicali inutili e infezioni correlate al suo posizionamento (5).
Studi condotti dall’Ospedale di Jonkoping, in Svezia, hanno dimostrato che in pazienti anziani con frattura dell’anca è spesso presente ritenzione urinaria e gli infermieri svolgono azioni per individuarla, prevenirla e curarla. L’incidenza di ritenzione urinaria in paziente con frattura dell’anca è di circa l’82% prima dell’intervento e del 56% dopo. Di solito è trattata con un catetere uretrale o cateterismo intermittente, per questo al ritenzione è associata ad altri rischi e a complicazioni. Per lo studio sono stati reclutati 48 pazienti, con una media di 65 anni con frattura dell’anca. Sono stati esaminati: ritenzione urinaria, batteriuria, funzione cognitiva del paziente e trattamenti attraverso follow up tramite scansione ecografica. I risultati mostrano che la ritenzione urinaria è stata riscontrata in 18 pazienti (38%) tutti con catetere vescicale; i pazienti che sono stati trattati con catetere ad intermittenza non hanno presentato ritenzione e hanno avuto un maggior livello di soddisfazione. In conclusione, attraverso i controlli ecografici, è diminuita l’incidenza di ritenzione urinaria e i pazienti sono stati curati con conoscenze idonee e in “real time” (6).
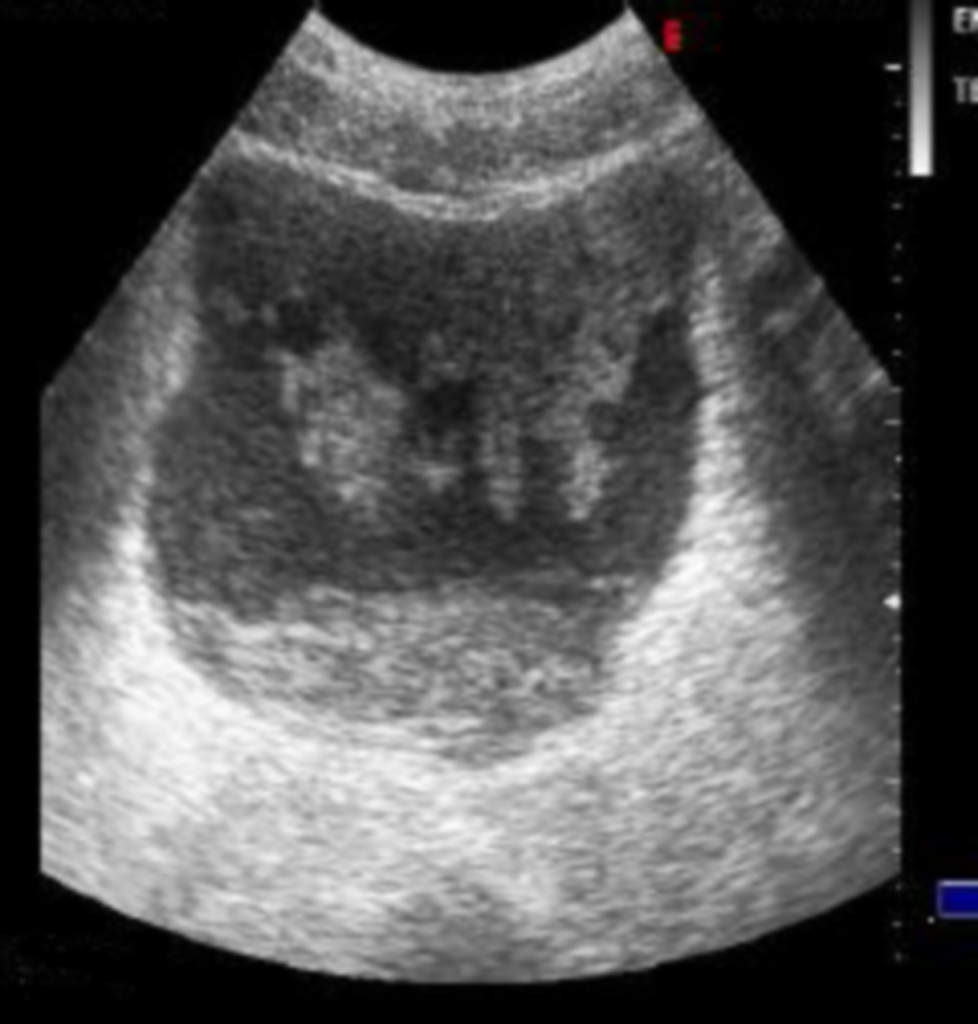
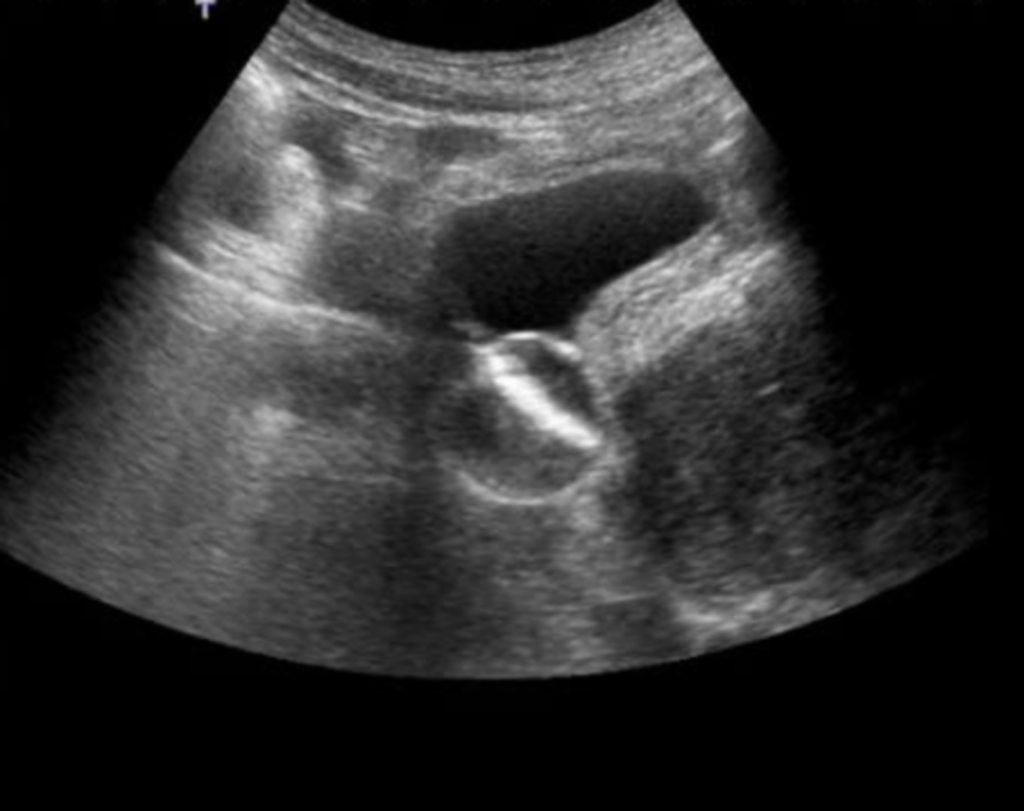
Posizionamento sondino naso-gastrico
Il sondino naso-gastrico è una sonda che passa attraverso il naso, il rinofaringe, l’orofaringe, l’esofago e arriva nello stomaco. Nel posizionamento del sondino bisogna porre attenzione a malformazioni del cavo orale o dell’esofago, il rischio di prendere “false vie”, e fare attenzione in pazienti con varici esofagee a non rimuovere coaguli della parete appena formati. Prima di posizionare il sondino bisogna informare il paziente se cosciente, le narici devono essere pervie e bisogna controllare che non ci siano ulcerazioni o arrossamenti. Il posizionamento non è doloroso però può essere fastidioso e provocare il vomito. Per controllare il corretto posizionamento ci sono diversi metodi come l’insufflazione di aria all’interno del sondino (whoosh test), il controllo visivo dell’aspirato o il test del pH. Attualmente comunque, la radiografia è il metodo preferito perché rapido e sicuro, ma è anche più costoso e dannoso per il paziente. La tecnica ecografica, come supporto all’intervento infermieristico, dà sicurezza del posizionamento corretto, minore spesa e non espone il paziente a radiazioni dannose. La verifica impiega circa 2 minuti, si utilizza una sonda in posizione trasversale e longitudinale per evidenziare la punta del sondino.
Con questa tecnica si implementa la professionalità dell’operatore, si aumenta la sicurezza, si evita al paziente il fastidio dell’insufflazione dell’aria e dell’aspirazione forzata del contenuto gastrico. Può essere effettuata a letto del paziente eliminando eventuali spostamenti.
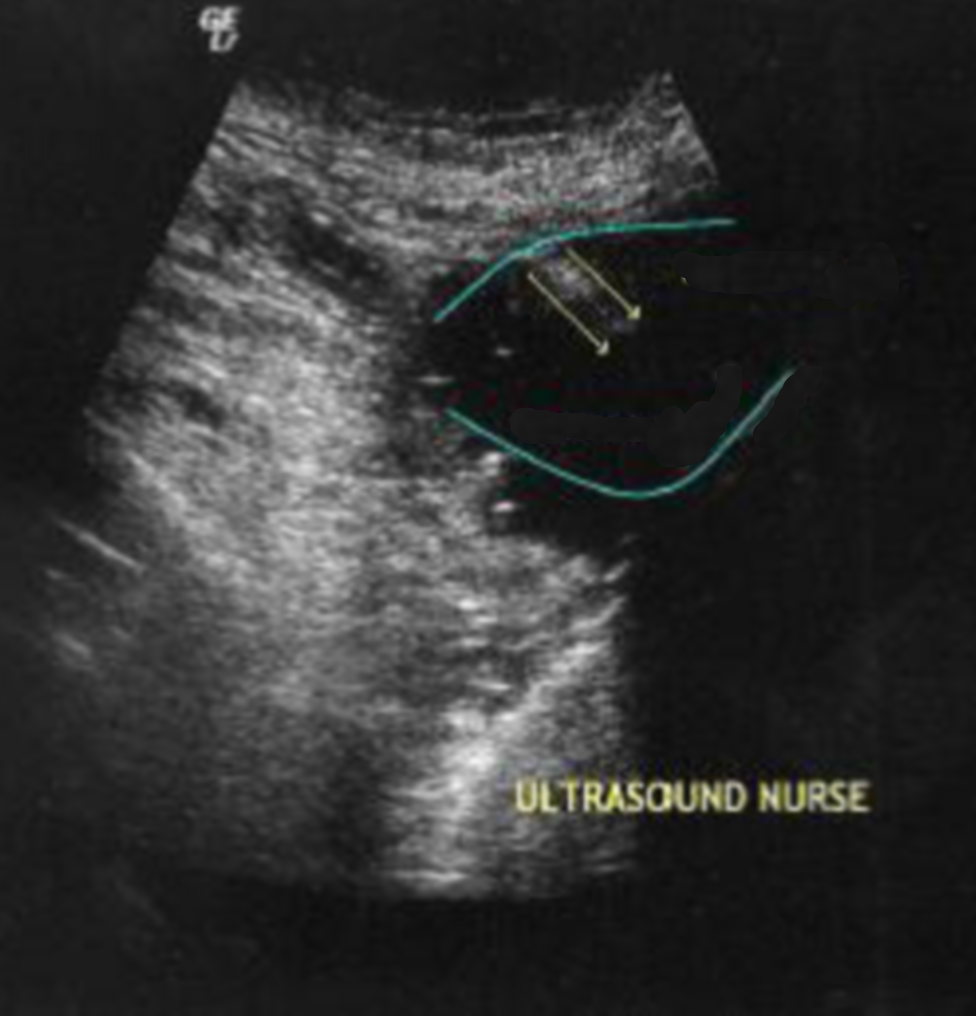
Ecografia toracica nel triage
L’ecografia toracica è un’applicazione relativamente nuova degli ultrasuoni, il cui sviluppo è stato notevolmente ritardato dalla convinzione che l’energia ultrasonora si disperdesse in modo inefficace in un tessuto massivamente areato come il polmone. Studi importanti relativi a questa applicazione sono comparsi infatti soltanto negli ultimi dieci anni. Il concetto è ideale per funzioni di triage: un polmone non edematoso e non interstiziopatico appare con pattern normale (definito dry), un polmone edematoso appare con pattern a “comete” (definito wet). Il paziente si reca al pronto soccorso accusando un insieme di sintomi percepiti spesso in modo non esatto, relativamente al loro peso fisiopatologico reale. È necessario un approccio che stabilisca un primo legame relazionale con il paziente diminuendo il suo stato d’ansia e stabilire l’ordine con il quale verrà sottoposto a visita medica, basandosi sulle priorità assistenziali e sulla gravità clinica.
In termini moderni possiamo dire che uno sguardo ecografico al polmone permette di distinguere due gruppi di soggetti con un sintomo proprio di svariate patologie, che hanno probabilmente percorsi diversi. L’ecografia infermieristica al polmone può essere inserita in un concetto di triage più ampio, valido nel Pronto Soccorso come nelle terapie intensive, in sala operatoria ed in corsia (7).
Le comete polmonari sono artefatti, ovvero disturbi di segnali presenti nell’oggetto preso in studio, che si generano in certi polmoni patologici. L’origine delle comete è discussa. Molto schematicamente, mentre il polmone normale è impermeabile agli ultrasuoni a livello della pleura che agisce come uno specchio, il polmone con un interstizio relativamente espanso è permeabile nei punti in cui l’interstizio fa penetrare gli ultrasuoni che, rimbalzando ritmicamente tra gli spazi aerei, producono dei segnali letti dalla macchina come riverberi a coda di cometa (8).
Poiché le comete polmonari indicano un’alterazione dell’areazione del polmone, globale o localizzata, sono un segno facilmente distinguibile di interstiziopatia locale o diffusa. Considerando lo scompenso di cuore a livello polmonare come un accumulo di acqua nella sede dell’interstizio, è ovvio che una delle cause più frequenti di comparsa di comete diffuse sia l’edema polmonare, fin dalle sue fasi iniziali, soprattutto se asintomatica o con scarsa sintomatologia.
L’individuazione di comete polmonari impone una rivalutazione nel tempo, perché un loro infittirsi segnala costantemente una progressione di patologia, mentre il loro diradarsi indica una risoluzione dell’evento. Una conoscenza elementare ed una giusta correlazione patologica di questi fenomeni può avere certamente un ruolo importante nell’indirizzare il paziente nell’area più appropriata di trattamento, nel migliorare la qualità delle prestazioni professionali del personale in vari contesti e non solo di Pronto Soccorso, infine, nel rivalutare periodicamente le condizioni dei pazienti in attesa.
Naturalmente, per lo scopo infermieristico che ci si prefigge non è necessario, né attuabile un procedimento complesso di scansioni toraciche. La sonda va posta negli spazi intercostali di destra e di sinistra. La sindrome interstiziale si identifica dalla presenza di comete diffuse e bilaterali in tutte le scansioni, omogeneamente o con un gradiente per cui possono apparire più numerose in basso, ma senza “salti”, cioè senza regioni polmonari intermedie prive di comete. L’operatore a questo punto ha identificato la sindrome e ne può quantificare l’aspetto in tre gradi:
– Grado I: comete separate da almeno un centimetro e quindi sono contabili;
– Grado II: comete distanziate da meno di un centimetro fino alla confluenza;
– Grado III: comete confluenti in un campo ecogenico, per cui non sono più singolarmente individuabili.
Questa distinzione può permettere di stimare un aggravamento o un miglioramento nel tempo della sindrome interstiziale. L’esame di un paziente per la valutazione del suo pattern polmonare non richiede più di tre minuti.
È proponibile che questo approccio possa essere utilizzato non solo dagli infermieri di Pronto Soccorso, ma anche da quelli di Terapia Intensiva, Cardiologia, Pneumologia, Nefrologia, Infettivologia ed altri (9).
Purtroppo non esistono testi o articoli scientifici che trattino questo argomento dal punto di vista infermieristico, ma solo medico. Molte di queste informazioni possono comunque fungere da stimolo a migliorare le proprie conoscenze e quindi la propria professionalità, facendo individuare nuovi eventuali campi di applicazione (9).

Conclusioni
Negli ultimi anni l’ecografia ha avuto uno sviluppo esplosivo, sia come metodo diagnostico che come strumento di supporto in atti interventistici. Certamente la sfida si compirà in un campo educativo, ma soprattutto culturale, alla luce di una nuova immagine dell’infermiere.
Con l’aiuto della tecnologia, che non si sostituisce all’uomo, all’uomo infermiere, si allevia il dolore della persona che soffre.
Bibliografia
1. Romei L, Sabatini A, Biagioni C, Soldati G. Ecografia Infermieristica, Edizioni Medico Scientifiche: Torino; 2009.
2. Altschuler V, Diaz L. Bladder ultrasound. Medsurg Nurs 2006; 15(5):317-318.
3. Stevens E. Bladder ultrasound: avoiding unnecessary catheterizations. Medsurg Nurs 2005;14(4):249-253.
4. Palese A, Buchini S, Deroma L, Barbone F. The effectiveness of the ultrasound bladder scanner in reducing urinary tract infections. J Clin Nurs 2010;19(21-22):2970-9.
5. Balderi T, Mistraletti G, D’Angelo E, Carli F. Incidence of post operative urinary retention Minerva Anestesiol 2011;77(11):1050-1057.
6. Johansson RM, Christensson L. Urinary retention in older patients with hip fracture surgery. J Clin Nurs 2010;19(15-16):2110-2116.
7. Soldati G, Copetti R. Ecografia Toracica. Edizioni Medico Scientifiche, Torino, 2006;
8. Gargani L, Frassi F, Soldati G, Tesorio P, Gheorghiade M, Picano E. Ultrasound lung comets for the differential diagnosis of acute cardiogenic dyspnea: a comparison with natriuretic peptides. Eur J Heart Fail 2008;10(1):70-77.
9. Soldati G, Testa A. Anatomia ecografica del torace. In: Testa A (ed.). Manuale di ecografia clinica in urgenza. Roma: Verduci Editore;2008.
