“…Il dolore non è un fatto fisiologico, ma un fatto legato all’esistere…”
David Le Breton
Riassunto
La ricerca del significato di fronte al dolore che si vive va al di là della sofferenza immediata. È noto che il dolore è un fenomeno altamente complesso che coinvolge gli aspetti biologici, culturali, psicologici e sociali dei pazienti e degli stessi operatori sanitari che quotidianamente si occupano di assistenza. Il dolore impone alla medicina un nuovo paradigma: da una medicina del corpo a una medicina centrata sull’identità di colui che viene assistito, in cui sono presi in considerazione il legame con la società, la cultura, il vissuto e gli aspetti affettivi da cui proviene l’individuo, i quali non solo determinano la soglia di percezione, ma soprattutto la risposta adattiva (coping) di quella persona e solo di quella, per il sollievo dal suo dolore. Gli autori percorrono gli aspetti chiave del fenomeno dolore, riconoscimento, valutazione e trattamento, aspetti culturali e credenze personali, con l’obiettivo di fornire degli strumenti per migliorare gli approcci terapeutici per il sollievo dal dolore
Parole chiave: antropologia del dolore, valutazione del dolore, coping, relazione di cura, assistenza centrata sul paziente
Abstract
The search for meaning of pain that one experiences goes beyond immediate suffering. It is known that pain is a highly complex phenomenon that involves the biological, cultural, psychological and social aspects of patients and of the health workers themselves who deal with assistance on a daily basis. Pain imposes a new paradigm on medicine: from a medicine of the body to a medicine centered on the identity of the person being assisted and the link with society, culture, experience and affective aspects is considered because not only is decisive for the threshold of perception, but above all for the adaptive response (coping) of that person and only that person, for the relief of his pain. The authors explore the key aspects of pain, recognition, evaluation and treatment, cultural aspects and personal beliefs, with the aim of providing tools to improve therapeutic approaches for pain relief.
Keywords: pain anthropology, pain assessment, coping, care relationship, patient centered care.
1. Introduzione
Il dolore accompagna da sempre l’esistenza umana e l’umanità ha tentato di identificare e riconoscere i mezzi più efficaci per eliminarlo o per ridurlo. Dal punto di vista etico, il dolore è stato a lungo associato all’idea di castigo; per esempio nell’Antico Testamento, Dio rivolgendosi alla donna peccatrice afferma: “…(…) moltiplicherò le tue pene ed avrai i figli nel dolore…“. Anche lo stesso Corano considera la mancanza di fede come condizione caratterizzata da castighi dolorosi. Questa idea di castigo ha anche impregnato il comune sentire della gente; il termine “pena” assume duplice significato di dolore e condanna. Tuttavia, nell’accezione moderna, il dolore assume ancora un’altra interpretazione, secondo la quale il dolore non è un castigo da accettare passivamente, ma costituisce la connotazione che accompagna il male e lo distingue dal bene: non va, quindi, subìto, ma come descritto nel documento Nazionale per la Bioetica (2001) (1)”… il dolore va considerato come un segnale d’allarme da spegnere non appena ha assolto il suo compito…”.
La ricerca del significato di fronte al dolore che si vive va al di là della sofferenza immediata; esso si proietta verso un significato dell’esistenza, per la comprensione del senso della propria vita (2). L’atteggiamento nei confronti del dolore muta in continuazione, dove alcune scienze quali l’anatomia e la fisiologia non bastano a spiegare le variazioni sociali, culturali e personali. È noto che il dolore è un fenomeno altamente complesso che coinvolge gli aspetti biologici, culturali, psicologici e sociali dei pazienti e degli stessi operatori sanitari che quotidianamente si occupano di assistenza. Il dolore non rispetta età, razza, livello economico, sesso e genere delle persone che ne sono affette. Può presentarsi ad ognuno di noi in ogni istante della nostra vita, con effetti sulla stessa persona che possono cambiare il naturale decorso della propria vita, dove in alcuni casi, come nel dolore cronico, si può essere costretti ad imparare a conviverci e ad adattarsi a questa nuova condizione di vita(3).
Ogni persona dà un significato diverso alle situazioni che producono dolore e tale significato influenza la qualità del dolore percepito e delle emozioni vissute, insieme a tutte le espressioni ed ai comportamenti che lo caratterizzano e ne cercano sollievo (4). La percezione è in relazione ad una serie di fattori, quali la memoria, le credenze, le convinzioni, le aspettative, le motivazioni e le intenzioni. Il significato che le persone danno al dolore è in stretta relazione con la storia personale e culturale nel quale la persona vive la spiacevole esperienza sensoriale.
Il dolore rappresenta la causa più importante per cui una persona si rivolge all’aiuto dei sanitari e considerato secondo la Legge Italiana n. 38 del 15 settembre 2010 (5) come il quinto parametro vitale, unico per la sua natura soggettiva rispetto a tutti gli altri (pressione arteriosa, frequenza cardiaca e respiratoria, temperatura). Tale passo normativo importante per il nostro Paese non ha avuto però i risultati sperati, in quanto il dolore in Italia, ancora oggi, sia tra le corsie ospedaliere che nella stessa assistenza domiciliare, rimane “uno sconosciuto sintomo” nel dolore acuto, o “la sconosciuta malattia” nel dolore cronico , ancora troppo silenziosi o addirittura non documentato, e non in grado di farsi “sentire” da chi quotidianamente dovrebbe essere formato ed educato a soddisfare i bisogni assistenziali di varia natura di chi soffre. Lo stesso Codice Deontologico Infermieristico Italiano (2019) afferma nell’articolo 18, cita: “L’Infermiere previene, rileva e documenta il dolore dell’assistito durante il percorso di cura. Si adopera, applicando le buone pratiche per la gestione del dolore e dei sintomi a esso correlati, nel rispetto delle volontà della persona”Tale necessità perché ad oggi il dolore rimane un problema sanitario sottotrattato o addirittura non trattato, contro ogni visione moderna dell’assistenza, con risvolti etici e clinici non indifferenti. Il sollievo dal dolore è identificato come un diritto fondamentale della persona a non soffrire inutilmente. Inoltre già a partire dal 1° luglio 2019, i nuovi standard di valutazione e gestione del dolore saranno applicabili dalla Joint Commission International (ente americano di Accreditamento delle strutture sanitarie in US ma anche nel modo e alcune delle quali in Italia) nei Centri di assistenza infermieristica accreditati. Questi standard specifici del programma sono una continuazione delle iniziative che hanno portato a requisiti di valutazione e gestione del dolore nuovi e rivisti per gli ospedali, per le organizzazioni di assistenza ambulatoriale, gli ospedali ad accesso critico e ove si svolgono pratiche chirurgiche. Gli standard del programma sono progettati per fornire ai programmi di accreditamento una guida contemporanea per la valutazione e la gestione del dolore e rafforzare le pratiche delle organizzazioni per la valutazione, il trattamento, educazione e monitoraggio (6).
Secondo la nuova definizione l’International Association for the Study of Pain, il dolore rappresenta una spiacevole esperienza sensoriale ed emozionale associata a, o che assomiglia a quella associata a, un danno tissutale attuale o potenziale (7), in cui prevale la componente soggettiva, emozionale e affettiva, peculiari e specifiche di ogni persona. Soggettiva è la capacità di percepirlo, soggettiva è la modalità di espressione del dolore. La persona autorizza atti (smorfie, pianti, posture) che non sono abituali del suo essere, diventando quasi irriconoscibile, anche ai suoi cari.Il dolore logora la sua resistenza, come una forma di possessione, che rode l’individuo, la sua rispettabilità, la sua reputazione, il suo manifestarsi. Ogni dolore induce una metamorfosi, perseguita la sua dignità e la sua esistenza. Insegna ad essere effimeri e impotenti (2), è in grado di paralizzare l’attività di pensiero, fa affiorare un senso di infelicità, di ansia e scoraggiamento, specie se il dolore persiste per ore, per mesi, per anni, per sempre. Scrive Daudet (1930) “…Il mio dolore occupa tutto l’orizzonte, riempie tutto…”. Solo la certezza del sollievo alimenta il senso di resistenza. Nel dolore cronico il terrore è associato all’irrimediabile, al trovarsi dinnanzi ad un vicolo senza uscita, come ostacolo troppo alto da superare. Tolstoj scrive (1889) “… ogni avanzata del dolore è lutto per la sovranità dell’individuo e segna l’avvicinamento tangibile alla fine…”. Il senso di speranza oramai eclissato non permette di reagire a quell’insulto fisico e morale che lo stesso dolore genera senza sosta. Il dolore diventa nutrimento indesiderato, e il desiderio di morire diventa irresistibile. Il desiderio di morte di molti malati terminali non deve essere considerato come una vera e propria richiesta di eutanasia o di richiesta assistita: probabilmente, può sostenere la richiesta di aiuto per un sollievo dal dolore nella sua globalità e una richiesta di supporto e di ricerca di pensieri alternativi per fare fronte alla situazione vissuta (8).Il senso della sofferenza dipende, in larga parte, dall’atteggiamento del soggetto di fronte ad essa per attenuarla o superarla, con matura e dignitosa accettazione (9). In molti casi non è possibile modificare il destino ma è possibile cambiare l’atteggiamento, che può evolvere verso nuove forme di rapporto con gli altri, attraverso la pazienza, il coraggio e il dominio di sé, quando tutto ciò è possibile (10).Infatti il dolore può costituire una distanza in cui per gli altri non è possibile accedere e comprendere: il dolore isola, allenta i legami sociali, autorizza l’abbandono e l’esclusione sociale. Il dolore uccide la parola, rende vuoto il linguaggio, diventa una esperienza inesprimibile. Il dolore non è evidente come il sangue, non dà prova di sé, si prova (2). Il suo dolore e il suo soffrire conoscono il dramma di non venir riconosciuto quanto si soffra. Per sapere quanto faccia male il fuoco bisogna bruciarsi, ma resta l’incapacità di sapere quanto sia grande la sofferenza dell’altro che si è bruciato. È questo il limite di chi assiste l’altro, sebbene i tentativi di misurare ciò che l’altro prova sono sempre in evoluzione e più sostenuti da sempre più comprovate evidenze scientifiche.Ma come scrive Virginia Woolf (1930): “…il dolore detto non è mai il dolore vissuto…”.. Sono diverse le generalizzazioni per aiutare a capire il comportamento umano, in cui ogni esperienza individuale di dolore si manifesta nelle risposte emotive e comportamentali particolari alla sua cultura, alla sua storia personale, e alle personali percezioni, uniche di persona a persona. La presenza del dolore, in tutte le sue forme, rappresenta una richiesta di aiuto implicita di chi lo vive, che non può sfuggire alla vista degli operatori sanitari, che nascono e si formano per rimuovere tutto ciò che ostacola il benessere del singolo e della collettività.
2. Aspetti culturali
Per cultura si intende l’insieme di credenze, valori, pratiche, comportamenti condivisi da un gruppo o da una comunità di persone. Questi comportamenti appresi si tramandano da una generazione a quella successiva (11). La cultura influenza l’espressione e la percezione del dolore; le credenze e le attitudini riflettono il background culturale e sociale dell’individuo, sia esso paziente, sia esso professionista sanitario. Il dolore può avere un significato personale, ed è influenzato dalla cultura dello stesso, condizionando malattia, credenze, approcci assistenziali, abilità a ricercare cure specifiche, e la stessa recettività al trattamento. Se il dolore provoca una risposta specifica, la modalità con cui si esprime varia da soggetto a soggetto. L’espressione con cui il dolore si manifesta può essere suddiviso in due categorie diverse: stoica ed emotiva. Nel primo caso il paziente generalmente sopporta la contrarietà con distacco, limita la sua espressione facciale, lo rende meno “sociale”, appunto meno evidente. Nel secondo caso il paziente enfatizza modalità non verbali di comunicazione del dolore, con espressioni facciali evidenti, a cui si possono associare pianto, gemiti, espressioni, posture. Un paziente assistito da un operatore sanitario con un background culturale identico ottiene maggiori vantaggi, in quanto il processo di cura risulta maggiormente condiviso, il che può in maniera determinante, migliorare gli outcome assistenziali. Se la cultura può essere un punto forte nel processo di cura, esso può invece rappresentare una barriera ed un elemento che ne potenzia le disparità nella gestione de dolore, in particolare ove vivono minoranze, come accade in alcune popolazioni afro-americane ed ispaniche. Il problema sembra evidenziarsi anche tra le popolazioni economicamente svantaggiate, sia perché ne può limitare l’accesso alle cure, specie nei paesi in cui non esiste un servizio sanitario nazionale, sia per le attitudini degli stessi operatori sanitari che possono manifestarsi in maniera discriminatoria, anche involontariamente.
Il dolore, in particolare quello cronico, prevede una serie di costrutti psicologici che sono utili per comprendere l’individuo; basti pensare alla credenze sullo stesso dolore, alla percezione, ai comportamenti realizzati per comunicare il dolore, le diverse strategie di coping. Tali costrutti sono stati sviluppati e resi operativi in diverse ricerche per descrivere le variazioni individuali dal punto di vista affettivo, nell’apprendimento, negli aspetti neuro-cognitivi e tra domini interpersonali (12). Alcuni studi hanno considerato questi costrutti in stretta relazione alla cultura, al fine di esaminare come il dolore venga affrontato tra le diverse popolazioni, e per definire quali implicazioni possano essere utili per migliorare la valutazione e il trattamento del dolore stesso.
Il dolore inoltre non offre prova alcuna, e questo espone al rischio di non essere creduti, oaddirittura di essere accusati da parte del personale sanitario di simulazione, con una visione ormai desueta, come quella organicista. Inoltre il dolore sofferto è un mezzo sicuro per essere circondati, compatiti, amati e soprattutto riconosciuti nello statuto particolare che offre (2).
Alcuni sistemi culturali promuovono un’accettazione positiva al dolore, come accade nella cultura Indù: il dolore e la sofferenza sono considerati come giusta conseguenza del dispiegarsi del karma (13). In uno studio qualitativo realizzato su donne anziane coreane, i ricercatori hanno scoperto un senso di accettazione del dolore cronico come una condizione inevitabile giustificata dal processo di invecchiamento e non come un problema da risolvere (14). Nello studio tra la tribù Quichua, i ricercatori hanno identificato le strette connessioni tra credenze sulla malattia e le credenze culturali dell’essere come armonia sociale, con somiglianze alle concezioni africane di salute e malattia in cui il dolore è concettualizzato all’interno di una interrelazione cosmologica.
Inoltre, in generale, le persone bianche caucasiche risultano essere meno sensibili più tolleranti al dolore, rispetto a individui di origine africana o asiatica. In uno studio realizzato dalla University of Florida (15), per esempio, ha riferito nel 2005 che gli afro-americani in media, si sono dimostrati meno tolleranti al dolore da stimolazione algica da caldo-freddo, o da stimolazione pressoria o ischemica rispetto ai bianchi che hanno partecipato allo studio. Sebbene la maggior parte degli studi in questo campo hanno confrontato gli afro-americani e gli americani bianchi, ci sono alcune eccezioni, come in uno studio sulla stimolazione puntoria effettuata su due popolazioni a confronto, quali quella caucasica belga e quella giapponese. Questi ultimi sono risultati più sensibili a questa tipologia di stimolazione. In genere la cultura giapponese riflette un modello culturale stoico in cui tende a nascondere sia il dolore che le emozioni. Lo stoicismo è la dottrina e scuola filosofica fondata in Atenenel III sec. a. C. da Zenone di Cizio (…); Tale dottrina, conformemente alla tradizione ellenistica, si articola in tre discipline, ordinate gerarchicamente: la logica, la fisica, l’etica, in questo caso specifico, di interesse, finalizzata al raggiungimento dell’apatia. Viene proposto un ideale antiedonistico ed è volta ad evitare le passioni, considerate come irrazionali e perciò d’ostacolo alla virtù, intesa come comportamento conforme alla razionalità che domina l’universo. Serenità e impassibilità nell’affrontare i dolori, fisici e morali e, in genere, le avversità della vita: sopportare con stoicismo una grave e dolorosa malattia, una sventura; affrontare con rassegnato s. la morte. (Si veda: http://www.treccani.it/vocabolario/stoicismo/).
Se per l’ebreo, il protestante il dolore non è dotato di nessuna virtù particolare, per l’Indù e per il musulmano, è un mezzo per esercitare il corpo e sottometterlo alla volontà. Per il cristiano, invece il dolore incarna il paradosso del donare se stessi come prova di amore. Il cristianesimo capovolge i valori. La miseria o il dolore rappresentano la condizione desolata in cui vivono poveri e oppressi, ma sono anche la scelta operata da notabili e santi, che, pur avendo alternative, decidono di stabilirsi nella miseria e nel dolore, come se fossero dei regni. Il martirio offerto dai santi, offre la possibilità di seguire la via di Cristo, pagando una contropartita fatta di dolori e sacrifici estremi, in nome della propria fede e credo (2).
3. Differenze tra i sessi nella percezione del dolore
È bene precisare che sesso e genere non sono sinonimi e termini intercambiabili: il sesso esprime l’identità biologica oggettiva di un essere, legata alla presenza delle differenze cromosomiche e degli organi genitali, mentre il genere definisce invece la differenza psicosociale, come caratteristica relativa alla propria soggettività e percezione (16). In letteratura è descritto come il sesso femminile, per condizioni non solo legate al dolore, abbia maggiore probabilità di richiedere cure sanitarie rispetto ai maschi, riferisca una maggiore intensità, e una più bassa soglia del dolore e tolleranza agli stimoli algogeni. Le differenze tra i due sessi, relativamente al dolore, sono brevemente riassunte come segue:
- Psicologico:questi aspetti riguardano entrambi i sessi e sono caratterizzati da differenti stati psicologici o dalle strategie che possono modulare l’esperienza dolorosa, quali la rabbia, l’ansia e la sensibilità, la paura, le strategie di coping(meccanismi adattivi a situazioni stressanti), l’auto-efficacia ed il controllo percepito (17, 18).
- Biologico ormonale:l’influenza degli ormonale delle gonadi sulle differenze sessuali è di grande interesse; gli estro-progestinici e gli androgeni possono modulare il sistema nervoso relativamente al dolore ed all’analgesia(19). Uno studio di revisione ha descritto che la tolleranza, la sensitività e la soglia del dolore nelle donne sia variabile in base al ciclo mestruale(20).
- Biologico neurotrasmettitori e neurochimici:le differenze tra i sessi possono essere imputabili ai neurotrasmettitori e ai relativi recettori, come ad esempio quelli dell’adenosina, dei cannabinoidi mimetici, dell’espressione delle citochine, dei canali del K+ e molti altri. Viene descritta l’importante ruolo delle cellule glia del midollo spinale, in quanto intrinsecamente coinvolte nelle vie di segnalazione cellula-cellula nella genesi del dolore cronico(21).
- Genetici:il dolore sembrerebbe essere influenzato dai geni presenti sul cromosoma Y e dalle differenze tra i sessi all’interno del citocromo P450, famiglia di enzimi coinvolti nel metabolismo sia dei farmaci sia delle sostanze endogene.
- Esperienziali e socioculturali:Interessanti spiegazioni tra i sessi sono legati all’esperienza, quali l’abuso la storia familiare al dolore. Inoltre differenze socioculturali sono presenti tra uomini e donne, in particolare tra le differenze di ruolo nel genere e le aspettative del ruolo legate al generestesso (22). Per quanto riguarda alcuni studi realizzati mettendo in rapporto dolore e identità di genere, è emerso che i maschi che si identificavano col genere maschile avevano una maggiore tolleranza allo stimolo doloroso rispetto a quelli che si identificavano col sesso femminile. Non c’erano differenze esistenti tra bassa identificazione di genere tra uomo e femmina. Tale differenza di ruoli di genere possono anche avere un impatto sulla condotta degli operatori sanitari in merito sul trattamento fornito sui due sessi: sembra ci sia maggiore disponibilità a prescrivere farmaci anti-depressivi alle donne, rafforzando così il legame tra depressione e dolore nel sesso femminilerispetto a farmaci analgesici in senso stretto (non adiuvanti) (23).
4. Le peculiarità di chi assiste
La qualità delle cure è influenzata maggiormente dalla percezione che ha il personale di assistenza dalla valutazione dello stato mentale e fisico dei pazienti. Una percezione conflittuale può portare a problemi di comunicazione, ridotta aderenza ed inappropriati trattamenti. Il background culturale degli infermieri e di credenze può inficiare il trattamento del dolore, in particolare la valutazione del dolore che può essere influenzata dall’interazione tra infermieri e pazienti. Pertanto la valutazione delle differenti culture e credenze relative alla salute e alla malattia, associata ai comportamenti, è cruciale per fornire cure culturalmente commisurate alle diverse popolazioni (11). Gli studi esaminati in un recente congresso internazionale (24) hanno suggerito i seguenti fattori come condizionanti l’assistenza da parte dei professionisti, quali:
- stereotipi o pregiudizi insiti in base a identità culturali dei pazienti; stereotipi etnici possono danneggiare la corretta valutazione del dolore, consapevolmente o meno, che si possono configurare in cosciente o subcosciente razzismo che può contribuire con un sottotrattamento del dolore.
- l’esperienza culturale, che svolge un ruolo nell’efficacia comunicativa tra paziente-operatorein termini di credibilità percepita del paziente o dell’operatore stesso;
- gli operatori possono avere una insufficiente base di conoscenze culturali necessarie per un trattamento efficace del dolore cronico;
- gli operatori non sono in grado di comunicare efficacemente con l’assistito in quanto possono essere presenti problemi legati alle differenze linguistiche tra operatore e paziente;
- il rapporto tra operatore e paziente può essere ostacolato dai professionisti culturalmente insensibili. Alcuni studi hanno suggerito che le valutazioni del dolore dei pazienti e degli operatori potrebbero non corrispondere spesso con l’identità etnica del paziente, con serie conseguenze di sottovalutazione o sopravalutazione del dolore del paziente rispetto ad una valutazione self-report.
Le differenze culturali possono influenzare le preferenze di trattamento sia per il paziente e sia per lo stesso operatore, in relazione agli stereotipi ed ai giudizi degli stessi, ed alla percezione del paziente. Uno studio tra i canadesi-cinesi ha messo in evidenza che la comunicazione non verbale del dolore aveva la precedenza sulle espressioni verbali, e che una concordanza etnica tra operatore e paziente era stata percepita necessaria tra gli stessi pazienti(25). Alcuni autori (26, 27) costituiscono esempi di confronto-scontro culturale: Che cosa succede quando un medico iraniano e un infermiere filippino trattano un paziente messicano? Qual è il risultato quando un infermiere inglese e un medico giapponese hanno difficoltà a capirsi l’un l’altro? Perché i pazienti asiatici raramente chiedono farmaci per il dolore, mentre i pazienti provenienti da regioni della costa mediterranea preferiscono farmaci antidolorifici per il minimo disagio? Perché gli uomini del Medio Oriente non consentono facilmente a un medico maschio di esaminare loro madri, sorelle, mogli, e le figlie? Tra e tra le diverse fazioni, il risultato può essere confusionario, si possono generare conflitti e incomprensioni.
Mentre singoli studiosi conducono studi e rapporti sui fenomeni legati al dolore e al suo controllo, è semplicemente “impossibile” o meglio difficile per gli operatori sanitari capire e applicare tutte queste differenze nella pratica clinica, rispettando tutti i possibili sistemi di credenze presenti in una società sempre più multietnica, come sta accadendo nel nostro paese. Ma certamente ciò che è possibile per i medici e per gli infermieri, in particolar modo, è quello di chiedere agli assistiti circa a quali sistemi di credenze essi appartengono o si configurano. Questa strategia può consentire ai pazienti che ricevono cure sanitarie “altrettanto moderne”, di vedere rispettate le loro specifiche differenze culturali, storiche, di visione del dolore, della malattia, nonché del lutto, con la massima capacità di comprensione della diversità. Una fusione di menti tra personale sanitario e pazienti, per limitare la distanza e la confusione derivante dallo “scontro culturale” tra i diversi sistemi di credenze (28).
Il divario tra il moderno sistema sanitario italiano e il gran numero delle minoranze etniche, spesso economicamente svantaggiate, sebbene non sia un problema frequentissimo, può diventare di maggiori dimensioni, per la presenza sempre più massiccia di altre culture nel nostro territorio, che diventano parte del tessuto culturale del nostro paese. Tale realtà dovrebbe indirizzare anche i curricula formativi dei nuovi professionisti della salute, in ambito accademico in primis e nella formazione continua in medicina.
Procedure operative
L’assistenza ai pazienti affetti da dolore, dal punto di vista infermieristico non può prescindere dal riconoscere come determinante nella pratica clinica la teoria infermieristica che si concentra sugli aspetti culturali, vale a dire quella del Nursing Transculturale di Leininger, oltre alla struttura teorica che orienta e caratterizza il Nursing come scienza, vale a dire il meta-paradigma.
Madeleine M. Leiniger è stata la prima infermiera antropologa e fondatrice della teoria sull’assistenza infermieristica transculturale. L’obiettivo del nursing transculturale è quello di dare una base culturale alla conoscenza ed alla pratica professionale, attraverso una teoria concettuale e un modello derivato per studiare i costruttori transculturali e di etnoassistenza. Tra le fonti principali per derivare l’etno-assistenza si ricordano l’etnografia generale dei modi di vita di una cultura, le cui principali caratteristiche sono rappresentati dalla struttura sociale, dai valori culturali e dal sistema malattia/salute, comprese credenze, norme, valori culturali, rappresentati dalle forze direttive che danno ordine e significato al modo di pensare, alle decisioni e alle azioni della gente, e pratiche assistenziali. I principali costrutti di etnoassistenza e di assistenza infermieristica sono: il confort, la compassione, l’amore, la preoccupazione, l’empatia, l’interesse, la commozione, le azioni di mantenimento della salute, la fiducia, il sostegno, il soccorso, la condivisione, la tenerezza, la sorveglianza, la riduzione dello stress, la nutrizione, i comportamenti protettivi, ristorativi, di stimolazione, adattivi. La teoria del nursing transculturale è soggetta alla ricerca in special modo a quella qualitativa. Il modello del “Sole nascente” trova una specifica applicazione nel processo di assistenza ai pazienti con dolore, in cui l’assistenza culturale si avvale delle dimensioni soggettive della struttura sociale e culturale dell’assistito:
- valori culturali e stili di vita;
- fattori sociali e di parentela;
- fattori religiosi e filosofici;
- fattori tecnologici;
- fattori politici e legali;
- fattori economici;
- fattori di istruzione.
Tutti questi aspetti influenzano l’espressione del dolore provato, nonché i modelli e le pratiche di assistenza, promuovendo un’assistenza conforme alla cultura dell’assistito e di colui che assiste, che trovano maggiore integrazione quando tra operatore e assistito non prevale il “pre”giudizio, dettato dalla mancanza di consapevolezza della diversità culturale che orienta il processo decisionale assistenziale. Tale insuccesso caratterizza il mancato rimodellamento e ristrutturazione dell’assistenza culturale, e pertanto il mancato sollievo dal dolore provato.
Per quanto concerne i caratterizzanti del meta paradigma in questo specifico caso possono essere così descritti:
- la persona: rappresentata dal soggetto (o collettività) affetto da dolore acuto e cronico destinatario delle cure infermieristiche (e non solo), di tutte le età, in grado di verbalizzare o meno la sintomatologia dolorosa provata e vissuta, di differente stato sociale e culturale, con un vissuto proprio, in termini di percezione della malattia, della salute, della sofferenza e del dolore proprio e altrui;
- l’ambiente: inteso come l’insieme sociale e sanitario in cui la persona è collocata, quale ad esempio i vari setting assistenziali, quali l’emergenza, il domicilio, l’ospedale, l’oncologia, la geriatria, la reumatologia, la chirurgia, l’RSA, l’hospice, le cure di fine vita, i centri di terapia del dolore, ma anche la scuola, il luogo di lavoro;
- la salute-malattia: il dolore acuto e cronico, come sintomo di una malattia sottesa e/o come malattia in sé stessa come nel dolore cronico oncologico e non oncologico;
- il processo di assistenza infermieristico: l’approccio sistematico assistenziale finalizzato alla valutazione, identificazione dei problemi assistenziali di natura autonoma e collaborativa, la pianificazione degli interventi risolutivi, ove è possibile del dolore, attraverso trattamenti farmacologici e non farmacologici, oppure ad interventi destinati a migliorare la qualità della vita ed al recupero dell’autonomia. In merito al processo di valutazione, in questo specifico caso si consiglia di determinare gli aspetti legati alla cultura del singolo paziente al fine dicomprendere potenziali barriere, rispettando il loro senso del pudore. Ove è necessario ci si può avvalere di un mediatore culturale, al fine di comprendere la specificità culturale ed ottenere una traduzione fedele alle richieste del paziente, senza distorsioni. Secondo la Leiniger (1968) il nursing “ è un’arte dotta e umanistica, una scienza che ha al suo centro comportamenti di assistenza personalizzata, sia individuale che di gruppo, compiti e processi diretti a promuovere e a mantenere i comportamenti sanitari o la guarigione della malattia, che hanno un’importanza fisica, psico-culturale e sociale per coloro che sono assistiti da un’infermiera o da una persona con competenze simili…”.
Può essere necessario considerare gli elementi presenti nel seguente box (Box1):
Questo processo clinico, si avvale delle varie fasi che lo caratterizzano, e che nel processo di assistenza al paziente con dolore si realizza attraverso la raccolta di informazione di natura oggettiva (Box 2) e soggettiva (Box 3), necessari peridentificare i problemi e i bisogni di salute nel paziente affetto da dolore. La valutazione del dolore è stata citata come la maggiore fonte di preoccupazione da parte del personale infermieristico in diverse indagini a carattere internazionale per le loro scarse conoscenze. Infatti in una indagine rivolta a nursing practitioner, cioè il professionista che ha conseguito una abilitazione nell’assistenza clinica avanzata, attraverso un Master Degree in Nursing Science (MSc o MSNo NP), è emerso che essi non si sentono adeguatamente preparati, in particolare nella valutazione dei soggetti affetti da dolore cronico.
L’infermiere si avvale della consapevolezza delle differenze culturali che possono sussistere tra lui e il paziente, accettandone le differenze, e si sforza di comprenderne i diversi punti di vista, adattandosi alla diversità. Inoltre il tono di voce, lo spazio personale, il contatto visivo, il toccare, e l’orientamento temporale possono essere influenzati da background culturale, e alterare il rapporto con il proprio caregiver. È necessario sviluppare competenze trasversali per stabilire un rapporto di fiducia, valutando i limiti clinici del paziente rispetto all’interpretazione dell’espressione della sintomatologia algica, specialmente nei soggetti non verbalizzanti (unable to self-report). Tale approccio soggettivo non può essere applicato a coloro che è compromessa la comunicazione verbale, basti pensare a pazienti afasici (afasia espressiva), disartrici, dementi, in coma o in stato vegetativo. Pertanto si rende necessario avvalersi esclusivamente, sebbene siano limitanti, di altri parametri quali ad esempio i segni comportamentali e le variazione delle espressioni facciali, smorfie, agitazione, i parameri vitali.
Il modello descritto precedentemente di natura multidimensionali (SOCRATES) non è applicabile ai pazienti non verbalizzanti. In questo caso ci si avvale delle scale comportamentali. È altamente sconsigliato utilizzare solo i parametri clinici (parametri vitali), in quanto da soli non riescono a quantizzare l’intensità del dolore in maniera accurata, affidabile e valida. Le scale di tipo fisiologico devono essere utilizzate in associazione con altri tipi di scale e si basano sulle reazioni della persona ad eventi stressanti, e consistono nel misurare alcuni parametri fisiologici (frequenza cardiaca, pressione arteriosa, sudorazione delle mani) (29). Pertanto è preferibile utilizzare scale di tipo composito (comportamentali, self-report se possibile e fisiologiche)(30). Questo accade nei piccoli pazienti in età pre-verbale, o nei soggetti non in grado di verbalizzare il dolore, per esempio in coloro che sono affetti da deficit cognitivi, demenza, afasici, ictus. In letteratura sono descritti innumerevoli strumenti.
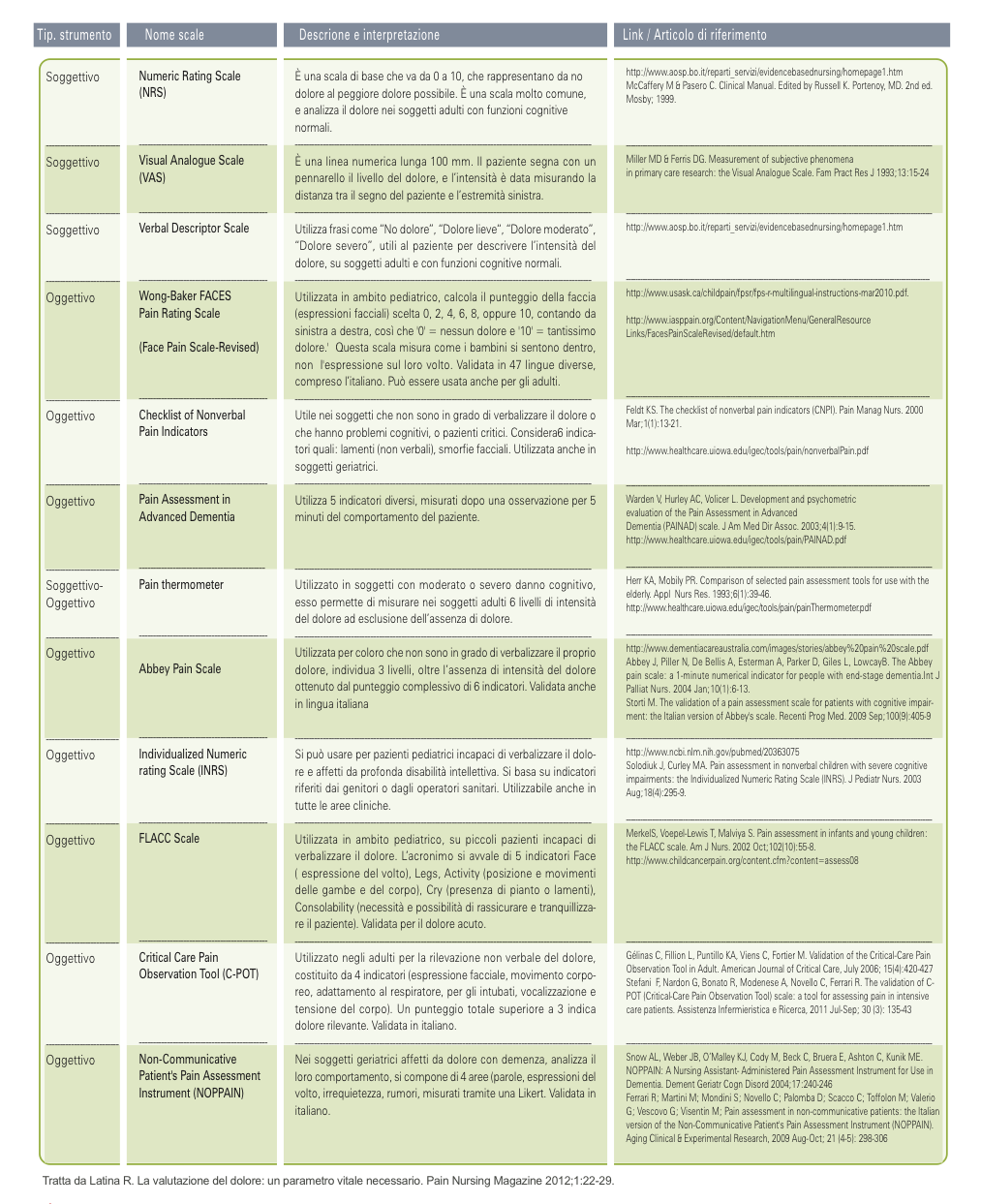
Un esempio di strumenti oggettivi e soggettivi nella valutazione del dolore sono sintetizzati in Tabella 1.
Conclusione
Il dolore come esperienza umana, rimane a tutt’oggi una condizione sconosciuta, complessa, davanti agli occhi di chi si occupa quotidianamente di assistere. Il dolore sia nella sua forma di dolore utile (sintomo) che nella sua versione di inutile (malattia dolore cronico) pone all’operatore interrogativi non solo di natura clinica, ma anche di natura culturale, necessari per umanizzare il processo di cura, al fine di commisurare l’assistenza alla persona che richiede il nostro aiuto. Proprio per la sua componente soggettiva, il dolore diventa difficile da misurare, e non rappresenta solo la sommatoria di uno score: il linguaggio, verbale, paraverbale e non verbale caratterizzano il background dell’assistito, il che può inficiare il processo complesso di valutazione quando l’operatore ha un background culturale e linguistico diverso. La sottostima del dolore o addirittura la non valutazione sono dinamiche ancora presenti nei nostri contesti di cura, specialmente nelle società multietniche, i cui possono prevalere modelli stoici di percezione della sintomatologia algica. Il dolore può rappresentare comunque una significativa limitazione alla qualità della vita della persona, ed una sua valutazione andrebbe sempre considerata, come si è visto, attraverso strumenti specifici per poterlo trattare efficacemente.
Il dolore impone alla medicina un nuovo paradigma: da una medicina del corpo a una medicina centrata sull’identità di colui che viene assistito, in cui vengono presi in considerazione il legame con la società, la cultura, il vissuto e gli aspetti affettivi da cui proviene l’individuo, i quali non solo determinano la soglia di percezione, ma soprattutto la risposta adattiva (coping) di quella persona e solo di quella, per il sollievo dal suo dolore. È una esperienza umana da rispettare e comprendere, che coinvolge aspetti emotivi, cognitivi e anche sociali. Quando un infermiere, un medico o qualunque professionista che si inserisce in una relazione di cura, affronta un paziente che soffre, ha da considerare che è una persona che vive il dolore e della sofferenza nel corpo e nella mente: “Il dolore passa, la sofferenza passata mai”
Bibliografia
- Comitato Nazionale per la Bioetica, Presidenza del Consiglio dei Ministri. La terapia del dolore: orientamenti bioetici. Documento approvato dal Comitato Nazionale per la Bioetica nella seduta Plenaria del 30 marzo 2001. Disponibile su: https://www.istitutobioetica.it/documenti-di-riferimento/documenti-di-riferimentoo/187-documenti/600-la-terapia-del-dolore-orientamenti-bioetici-comitato-nazionale-per-la-bioetica. Accesso il 19.11.2021.
- Le Breton D. Antropologia del dolore. Meltemi Editore, Roma, 2007.
- D’Arcy Y. Chronic pain management. An evidence-based approach for nurses. Springer Publishing Company, 2011.
- Ercolani M. Malati di dolore. Aspetti medici e psicologici del paziente con dolore cronico. Zanichelli, Bologna, 1996.
- Rappresenta una delle normative più invidiate dagli altri Paesi Europei. Il dolore diventa un parametro vitale, e la legge si focalizza sulla necessità di individuare due distinte reti assistenziali, quella della terapia del dolore e quella delle cure palliative. Una rete specifica viene individuata in ambito pediatrico. Una legge da sola però non è in grado di cambiare i comportamenti dei professionisti sanitari, infatti ad oggi, il dolore, nelle regioni italiane, in alcuni casi non viene nemmeno documentato. Il fenomeno si è diffuso a macchia di leopardo, compromettendo la salute dei cittadini che non vengono ascoltati del loro dolore.
- Pain assessment and management standards for nursing care centers. A complimentary publication of TheJoint Commission. Disponibile su: https://www.jointcommission.org/-/media/tjc/documents/standards/r3-reports/r3_21_pain_standards_ncc_12_21_18_final.pdf. Accesso il 18.11.2021.
- Raja SN, Carr DB, Cohen M, et al. The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises. Pain. 2020;161(9):1976-1982. doi:10.1097/j.pain.0000000000001939
- Bovero A, Zaina, Torta R. Aspetti bio-psico-socio-culturali del dolore: riflessioni sulle esperienze cliniche e psicoterapeutiche con il paziente oncologico. Riv Psicol Individ 2009; 65:73-95.
- Chochinov HM. Dignity and the Essence of Medicine: The A, B, C, and D of Dignity Conserving Care, BMJ 2007; 28(335):184-187.
- Chao CC, Chen C, Yen M. The essence of spirituality of terminally ill patients, J Nurs Res, 2002; 10:237-244.
- American Society for Pain Management Nursing (ASPMN). Core Curriculum for Pain Management Nursing. Elsevier, Third Edition, USA 2018.
- Gauthier N, Thibault P, & Sullivan MJL. Catastrophisers with chronic pain display more pain behaviour when in a relationship with a low catastrophising spouse. Pain Res Manag, 2011;16(5), 293-299.
- Whitman SM. Pain and suffering as viewed by the Hindu religion. J Pain, 2007;8(8), 607-613
- Dickson G, Kim J. Reconstructing a meaning of pain: Older Korean American women’s experiences with the pain of osteoarthritis. Qualitative Health Research, 2003;13(5), 675-688.
- Campbell CM, France CR, Robinson ME, et al. Ethnic differences in the nociceptive flexion reflex (NFR). Pain, 2008;134, 91–96.
- Wizemann TM, Pardue ML. Exploring the biological contributions to human health: does sex matter? Inst Med 2001.
- Mogil JS. Sex differences in pain and pain inhibition: multiple explanations of a controversial phenomenon. Nature Review. Neuroscience.December 2012; 13: 859-866.
- Keogh E, Eccleston C. Sex differences in adolescent chronic pain and pain-related coping. Pain 2006; 123: 275–284.
- Kuba T, Quinones-Jenab V. The role of female gonadal hormones in behavioral sex differences in persistent and chronic pain: clinical versus preclinical studies. Brain Res Bull 2005; 66:179–88.
- Greenspan JD, Craft RM, LeResche L, Arendt-Nielsen L, Berkley KJ, Fillingim RB, Gold MS, Holdcroft A, Lautenbacher S, Mayer EA, Mogil JS, Murphy AZ, Traub RJ, the Consensus Working Group of the Sex, Gender, and Pain SIG of the IASP. Studying sex and gender differences in pain and analgesia: A consensus report. Pain 2007;132: S26–S45
- Bradshaw HB, Rimmerman N, Krey JF, Walker JM. Sex and hormonal cycle differences in rat brain levels of pain-related cannabimimetic lipid mediators. Am J Physiol Regul Integr Comp Physiol. 2006; 291:R349–R358.
- Wise EA, Price DD, Myers CD, Heft WM, Robinson M. Gender role expectations of pain: relationship to experimental pain perception. Pain 2002; 96:335–342
- Latina R, Ercolani E. Differenze biologiche sessuali e di genere nella percezione del dolore: analisi della letteratura. Pain Nursing Magazine, 2015;4:12-16.
- Pillay T, van Zyl HA and Blackbeard D, 2013 International Congress on Clinical and Counselling Psychology (CPSYC). Chronic pain perception and cultural experience. Procedia – Social and Behavioral Sciences , 2014;113:151– 160.
- Hsieh AY, Tripp DA, Ji L-J. The influence of ethnic concordance and discordance on verbal reports and non-verbal behaviours of pain. Pain, 2011; 152(9), 2016-2022
- Payer L. Medicine and Culture: Varieties of Treatment in the United States, England, West Germany, and France. New York: Henry Holt and Co, 1988.
- Galanti GA. Caring for Patients from Different Cultures: Case Studies from American Hospitals. Philadelphia: University of Pennsylvania Press, 1992.
- Moore Free M. Cross-cultural conceptions of pain and pain control. BUMC Proceedings 2002;15:143–145.
- Sweet SD, McGrath PJ. Physiological measures of pain. In: Measurement of pain in Infant and Children. Seattle: IASP Press, 1998.
- Stevens, B., 1998. Composite measures of pain. In: Measuremeent of pain in infants and children. Seattle: IASP Press, pp. 161-178.
- Registered Nurses Association of Ontaro (RNAO). Assessment and Management of Pain (Third Edition, 2013) http://rnao.ca/bpg/guidelines/assessment-and-management-pain.Accesso il 18.11.2021.